Malaria
La malaria es una enfermedad de la sangre que, en sus últimas etapas, puede resultar mortal. Más comúnmente asociado con los mosquitos: esta enfermedad generalmente se transmite de una persona a otra a través de la picadura de un mosquito Anopheles hembra infectado. Leer Más
Los mejores médicos para tratamientos contra la malaria
Los mejores hospitales para tratamientos de malaria
Malaria
La malaria es una enfermedad de la sangre que, en sus últimas etapas, puede resultar mortal. Más comúnmente asociado con los mosquitos: esta enfermedad generalmente se transmite de una persona a otra a través de la picadura de un mosquito Anopheles hembra infectado. Aunque se puede tratar si se diagnostica en una etapa temprana, puede ser fatal si no se trata en una etapa temprana. Para enunciar, según estimaciones de la Organización Mundial de la Salud (OMS) publicadas en 2020, se detectaron aproximadamente 241 millones de casos, de los cuales se han producido 6,27,000 muertes [4].
En diciembre de 2016, hubo alrededor de 212 millones de casos registrados de malaria en todo el mundo en 2015, de los cuales 429,000 2010 fueron fatales. Este, junto con casi la mitad de la población mundial, corre el riesgo de verse afectado: con una alta prevalencia en el África subsahariana, el sudeste asiático, América Latina y Oriente Medio. El diagnóstico precoz es así absoluto para combatir la Malaria y evitar su gravedad. Como prueba de ello, entre 2015 y 6.8, la incidencia de la malaria se redujo en un veintiún por ciento en todo el mundo, y se estima que se evitaron 2001 millones de muertes desde 1 (XNUMX).
¿De dónde proviene la malaria y cómo se propaga? Se asocia con el parásito Plasmodium. Este parásito se propaga a través de la picadura de un mosquito Anopheles hembra, como se mencionó anteriormente. Sin embargo, dada su naturaleza basada en la sangre, también puede propagarse cuando la sangre infectada de un individuo entra en contacto con la de uno sano. Estos casos incluyen, entre otros, transfusiones de órganos o sangre, uso de agujas o jeringas compartidas y también pueden transmitirse de madre a hijo durante el embarazo, causando malaria congénita. El parásito Plasmodium suele viajar al hígado y allí se multiplica, infectándolo y destruyendo los glóbulos rojos del paciente. Los investigadores, en su afán por encontrar una cura y prevenir futuros casos de malaria, han identificado más de cien variedades del parásito, de las cuales cinco afectan principalmente a los humanos, a saber:
- falciparum: Se ve más comúnmente en las áreas tropicales y suburbanas, especialmente en África, esta es una cepa particularmente peligrosa con una tasa de causalidad de alrededor de 1 millón de personas cada año. Se sabe que se multiplica rápidamente, provocando la obstrucción de los vasos sanguíneos y una gran pérdida de sangre. Por lo general, afecta al cerebro y provoca la aparición de paludismo cerebral, edema pulmonar, etc.P. falciparum tiene un mal resultado.
- vivax: Una de las cepas más comunes del parásito en Asia, África y América Latina, afecta la capacidad de permanecer inactivo durante meses, incluso años, afectando el hígado, el bazo y la sangre una vez activado. En unos pocos casos, causa ruptura esplénica secundaria a esplenomegalia resultante del secuestro de glóbulos rojos. P.Vivax por lo general infecta a los glóbulos rojos inmaduros causando una parasitemia limitada [5].
- ovalado: Similar a P. falciparum en términos de estructura biológica, esta hebra generalmente afecta a personas con tipos de sangre Duffy-negativos, que se observan comúnmente en personas que residen en África occidental. Anteriormente, se creía que eran resistentes a la malaria ya que su tipo de sangre actúa como una barrera natural contra P. falciparum. Sin embargo, con la llegada de hebras de P. ovale del parásito, las tornas se habían invertido.
- paludismo: Ubicado en todo el mundo, se supone que esta hebra del parásito es de larga duración y puede causar daños crónicos en el cuerpo, dado su ciclo de vida de tres días. Generalmente afecta el sistema renal causando síndrome nefrótico.
- saberesi: Visto principalmente en el sudeste asiático, esta cepa del virus tiene un ciclo de vida de 24 horas, por lo que las posibilidades de que un paciente pase de un caso sin complicaciones a uno grave son raras. Sin embargo, se han informado casos de gravedad(2).
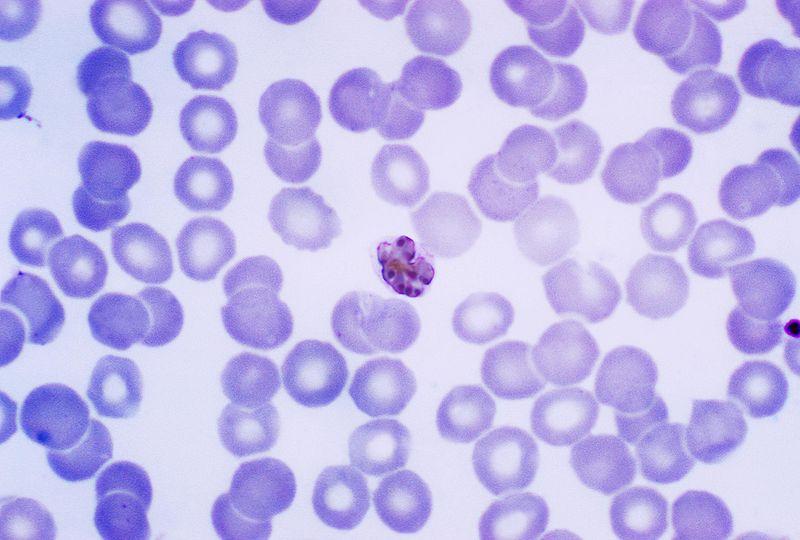
Imagen cortesía: www.ka-perseus-images.s3.amazonaws.com
Síntomas
Los síntomas de la malaria se encuentran en un lugar extraño: generalmente se diagnostican erróneamente como síntomas de la gripe, principalmente en lugares donde la malaria es menos común; por lo tanto, los médicos y las personas sienten que la probabilidad de verse afectados por la gripe es mayor que la de la malaria. Los síntomas de la malaria, aunque difíciles de delimitar, se pueden diferenciar en dos clases: un caso sin complicaciones y un caso grave.
En un caso no complicado, el paciente puede mostrar síntomas de malaria, pero en pruebas adicionales, no se encuentra daño a ningún órgano vital ni presencia de infección. Estos síntomas incluyen escalofríos, fiebre, vómitos, dolores de cabeza y sudores, que generalmente son seguidos por la temperatura normal. Estos síntomas suelen durar entre 6 y 10 horas y ocurren en ciclos. Sin embargo, hay hilos (P. malariae) que pueden tener síntomas que duran más tiempo. En casos severos, los síntomas más comunes son fiebre asociada con escalofríos, alteración de la conciencia, dificultad respiratoria, sangrado anormal, ictericia clínica y evidencia de disfunción de cualquier órgano vital, lo que resulta en malos resultados. En algunos casos, puede ser fatal.
Diagnóstico y tratamientos para la malaria:
El diagnóstico precoz de la malaria es crucial porque ayudará a disminuir la tasa de mortalidad y mejorará la recuperación de los pacientes en una etapa temprana. Anteriormente, se utilizó la confirmación parasitológica a través de un microscopio para confirmar la presencia de la hebra del parásito. Sin embargo, esto planteó un problema en los países subdesarrollados donde tales pruebas no estaban disponibles. A la luz de esto, se introdujo un nuevo método de prueba llamado prueba de diagnóstico rápido o RDT. Este es un método de prueba relativamente económico que intenta detectar proteínas específicas producidas por las cepas del parásito en el cuerpo infectado a partir de la sangre recolectada mediante un pinchazo en el dedo (3).
El frotis de sangre periférica teñido con Giemsa se considera la prueba estándar para diagnosticar la infección por paludismo [6].
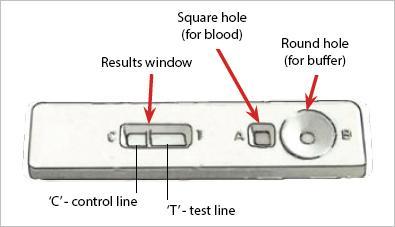
Imagen cortesía: www.who.int
El objetivo del tratamiento es eliminar el parásito Plasmodium del torrente sanguíneo para su tratamiento. La terapia combinada basada en artemisinina (ACT) ha sido integral en este papel y se está utilizando ampliamente en diferentes países, especialmente donde existe un alto riesgo de malaria. Sin embargo, a partir de 2015, la OMS ha confirmado la presencia de cepas del parásito resistentes a ACT en cinco países, a saber: Camboya, Laos, Myanmar, Tailandia y Vietnam, y no ha encontrado una cura. Sin embargo, la terapia ACT ha demostrado ser más eficaz en el tratamiento de la malaria en áreas endémicas y en la reducción de su transmisión [7]. La prevención parece la mejor opción con el uso de una vacuna contra la malaria en las etapas finales de aprobación, reduciendo el riesgo, especialmente en los niños. Esta vacuna, también llamada Mosquirix, se implementará como proyectos piloto en tres países del África subsahariana, seguida de la fase inicial de vacunación que se estima comenzará en 2018 (a partir de mayo de 2017) (1).
Trabajos Citados
- Organización Mundial de la Salud. Malaria. quien.int. [En línea] [Citado: 31 de mayo de 2017.] http://www.who.int/mediacentre/factsheets/fs094/en/.
- Webberley, Helena. Paludismo: Causas, Síntomas y Tratamientos. medicalnewstoday.com. [En línea] 23 de febrero de 2016. [Citado: 31 de mayo de 2017.] http://www.medicalnewstoday.com/articles/150670.php.
- Organización Mundial de la Salud. Cómo funcionan las PDR contra la malaria. quien.int. [En línea] [Citado: 31 de mayo de 2017.] http://www.who.int/malaria/areas/diagnosis/rapid-diagnostic-tests/about-rdt/en/.
- https://www.who.int/news-room/fact-sheets/detail/malaria
- https://emedicine.medscape.com/article/221134-overview#a5
- Abanyie FA, Arguin PM, Gutman J. Estado de las pruebas de diagnóstico de malaria en laboratorios clínicos en los Estados Unidos, 2010: una encuesta nacional. malar j2011; 10: 340
- https://malariajournal.biomedcentral.com/articles/10.1186/s12936-016-1408-1#:~:text=Artemisinin%2Dbased%20combination%20therapy%20(ACT)%20has%20been%20adopted%20by,even%20in%20reducing%20its%20transmission.










































