Диабетическая ретинопатия
Что такое сетчатка и что такое диабетическая ретинопатия? Сетчатка представляет собой слой ткани, расположенный в задней части глаза, который получает информацию о свете и визуальной информации и передает ее в мозг. Диабетическая ретинопатия — это заболевание глаз, которое вызывает изменения кровеносных сосудов в той части глаза, […] Узнать больше
Лучшие врачи для лечения диабетической ретинопатии
Лучшие больницы для лечения диабетической ретинопатии
Диабетическая ретинопатия
Каковы симптомы диабетической ретинопатии?
Симптомы диабетической ретинопатии: Ранние симптомы или признаки начала заболевания отсутствуют. Однако на более поздних стадиях могут проявляться следующие симптомы:- Пятна или темные нити, плавающие перед глазами (мушки)
- Размытое или несфокусированное зрение
- Темные или пустые области в поле зрения
- Потеря центрального зрения
- Куриная слепота
- Дальтоник [2]
- Глазная боль
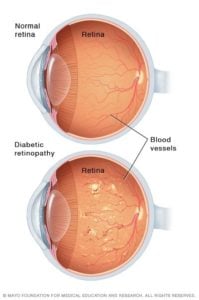 Изображение предоставлено: Клиника Мейо
Изображение предоставлено: Клиника Мейо
Причины диабетической ретинопатии
Как видно из самого названия, повышение уровня сахара в крови приводит к закупорке сосудов, питающих сетчатку. В конечном итоге кровоснабжение прекращается. Чтобы обойти это, кровеносный сосуд пытается вырастить новые кровеносные сосуды, что обычно безуспешно, и кровеносные сосуды протекают. Это приводит к нечеткости, что в конечном итоге приводит к слепоте. Макулярный отек и припухлость являются наиболее частой причиной потери зрения при диабетической ретинопатии. [3]. Типы диабетической ретинопатии: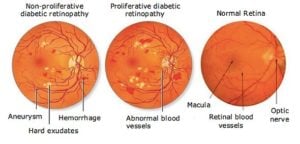 Изображение предоставлено: Ретинамд
Ранняя диабетическая ретинопатия: Ее также называют непролиферативной диабетической ретинопатией (НПДР) — в этом случае новые кровеносные сосуды не образуются. . Когда у кого-то есть NPDR, стенки кровеносных сосудов, питающих сетчатку, ослабевают. Из-за этого крошечные выпуклости, называемые микроаневризмами, выступают из стенок более мелких сосудов, время от времени просачивая жидкость и кровь в сетчатку. Крупные сосуды сетчатки начинают расширяться и приобретают неравномерный диаметр. NPDR может прогрессировать от легкой до тяжелой по мере того, как блокируется все больше кровеносных сосудов. Повреждение кровеносных сосудов сетчатки также приводит к скоплению жидкости (отеку) в центральной части (макуле) сетчатки. Макулярный отек снижает зрение, и требуется немедленное лечение, чтобы предотвратить необратимую потерю зрения.
Продвинутая диабетическая ретинопатия. Как только диабетическая ретинопатия прогрессирует до тяжелого типа, ее называют пролиферативной диабетической ретинопатией (ПДР). При этом типе поврежденные кровеносные сосуды, питающие сетчатку, перестают транспортировать кровь. Это вызывает рост новых, аномальных кровеносных сосудов в сетчатке. Эти новые кровеносные сосуды хрупкие и могут протекать в прозрачное желеобразное вещество, заполняющее центр глаза (стекловидное тело). Рубцовая ткань от роста новых кровеносных сосудов может привести к отслоению сетчатки от задней части глаза. Новые кровеносные сосуды мешают нормальному оттоку жидкости из глаза, и в глазном яблоке создается давление. Это накопление повреждает нервы, передающие свет и изображения от глаза к мозгу (зрительный нерв), что приводит к глаукоме.
Изображение предоставлено: Ретинамд
Ранняя диабетическая ретинопатия: Ее также называют непролиферативной диабетической ретинопатией (НПДР) — в этом случае новые кровеносные сосуды не образуются. . Когда у кого-то есть NPDR, стенки кровеносных сосудов, питающих сетчатку, ослабевают. Из-за этого крошечные выпуклости, называемые микроаневризмами, выступают из стенок более мелких сосудов, время от времени просачивая жидкость и кровь в сетчатку. Крупные сосуды сетчатки начинают расширяться и приобретают неравномерный диаметр. NPDR может прогрессировать от легкой до тяжелой по мере того, как блокируется все больше кровеносных сосудов. Повреждение кровеносных сосудов сетчатки также приводит к скоплению жидкости (отеку) в центральной части (макуле) сетчатки. Макулярный отек снижает зрение, и требуется немедленное лечение, чтобы предотвратить необратимую потерю зрения.
Продвинутая диабетическая ретинопатия. Как только диабетическая ретинопатия прогрессирует до тяжелого типа, ее называют пролиферативной диабетической ретинопатией (ПДР). При этом типе поврежденные кровеносные сосуды, питающие сетчатку, перестают транспортировать кровь. Это вызывает рост новых, аномальных кровеносных сосудов в сетчатке. Эти новые кровеносные сосуды хрупкие и могут протекать в прозрачное желеобразное вещество, заполняющее центр глаза (стекловидное тело). Рубцовая ткань от роста новых кровеносных сосудов может привести к отслоению сетчатки от задней части глаза. Новые кровеносные сосуды мешают нормальному оттоку жидкости из глаза, и в глазном яблоке создается давление. Это накопление повреждает нервы, передающие свет и изображения от глаза к мозгу (зрительный нерв), что приводит к глаукоме.
Диагностика диабетической ретинопатии
Комплексное обследование глаз может определить начало и прогрессирование диабетической ретинопатии. Тесты в основном проводятся на сетчатке и макуле. Обычно семейный фон и история болезни пациента обсуждаются для определения истории диабета, потенциальных проблем со зрением и других общих проблем со здоровьем, влияющих на зрение. Проводятся следующие тесты- Уровни HbA1c следует регулярно контролировать при длительном последующем лечении диабета и диабетической ретинопатии.
- Флюоресцентная ангиография для оценки аномального роста кровеносных сосудов.
- Оптическая когерентная томография (ОКТ) — делается для определения толщины сетчатки и наличия отека внутри сетчатки. [4].
- В-скан УЗИ используется для оценки состояния сетчатки.
Лечение диабетической ретинопатии
Лечение диабетической ретинопатии варьируется в зависимости от степени прогрессирования заболевания. Легкая и умеренная диабетическая ретинопатия не требует немедленного лечения. Тем не менее, пациент будет находиться под пристальным наблюдением офтальмолога, чтобы оценить, когда пациенту может потребоваться лечение. Целью лечения является остановить или обратить вспять прогрессирование заболевания. Некоторые из распространенных методов лечения включают в себя:- Операция по удалению и замещению гелеобразной жидкости в задней части глаза.
- Лазерное лечение (фотокоагуляция) используется для герметизации протекающего кровеносного сосуда. Во время этой процедуры утечку из аномальных кровеносных сосудов лечат с помощью лазерного ожога.
- Панретинальная фотокоагуляция: во время этой процедуры рассеянный лазерный луч может уменьшить аномальные кровеносные сосуды.
- Витрэктомия: во время этой процедуры в глазу делается крошечный разрез, чтобы удалить кровь из середины глаза, а также рубцовую ткань, присутствующую в сетчатке. [5].
- Инъекция лекарства внутрь глаза, чтобы остановить образование аномальных кровеносных сосудов. Некоторые из препаратов, которые рекомендуются: триамцинолон, бевацизумаб, ранибизумаб.
- Терапия овечьей гиалуронидазой. Помогает при сильных кровоизлияниях в стекловидное тело [6].
Профилактика диабетической ретинопатии
Обычно профилактика лучше, чем лечение. Пациенты с диабетическими состояниями должны проявлять особую осторожность при контроле уровня сахара в организме путем контроля диеты и регулярного приема назначенных лекарств. Беременная пациентка, у которой диагностирован гестационный диабет, должна посетить офтальмолога и пройти тщательную проверку зрения в течение первого триместра. Некоторые другие советы по профилактике включают контроль артериального давления, уровня холестерина, регулярные физические упражнения и отказ от алкоголя или других наркотиков, а также отказ от курения.FAQ
Какие еще проблемы может вызвать диабетическая ретинопатия?
Диабетическая ретинопатия может вызывать диабетический макулярный отек, неоваскулярную глаукому и отслойку сетчатки.
Каковы перспективы для людей с диагнозом диабетическая ретинопатия?
Ранняя диагностика и своевременное лечение приводят к хорошему результату. При своевременном лечении мы можем отсрочить прогрессирование диабетической ретинопатии и предотвратить потерю зрения. Лучший способ предотвратить прогрессирование заболевания — контролировать уровень сахара в крови и регулярно принимать рекомендованные лекарства. [7].
Каковы факторы риска диабетической ретинопатии?
Факторами риска развития диабетической ретинопатии являются неконтролируемый уровень сахара в крови, гестационный диабет у пациенток (сахарный диабет во время беременности), артериальная гипертензия, гиперлипидемия.
Какой процент больных диабетом получает диабетическую ретинопатию?
После 15 лет диабета у 98% пациентов с диабетом 1-го типа и 78% пациентов с диабетом 2-го типа наблюдается некоторая степень повреждения сетчатки. [8].










































































































