Alles, was Sie über In-vitro-Fertilisation (IVF) wissen sollten
Inhaltsverzeichnis
In-vitro-Fertilisation (IVF) ist eine Behandlung zur Behandlung von Unfruchtbarkeit und genetischen Problemen. Wenn Sie nicht schwanger werden können, kann eine IVF durchgeführt werden. Sie und Ihr Partner können andere Optionen für die Behandlung von Unfruchtbarkeit erkunden. Sie können auch Fruchtbarkeitsmedikamente verwenden, um die Eizellproduktion zu steigern, oder intrauterine Injektionen, Spermien, die beim Eisprung direkt in die Gebärmutter eingebracht werden.

Bei Unfruchtbarkeit bei Frauen über 40 wird IVF gelegentlich als Haupttherapie empfohlen. Mehrere Krankheiten können mit IVF behandelt werden. IVF kann beispielsweise eine Wahl sein, wenn Sie oder Ihr Partner Folgendes haben:
- Verstopfung oder Beschädigung der Eileiter. Eine Verstopfung oder Beschädigung der Eileiter macht es schwierig, ein Ei zu befruchten oder einem Embryo die Reise in eine Gebärmutter zu ermöglichen.
- Ovulationsstörungen. Bei unregelmäßigem oder ausbleibendem Eisprung stehen weniger Eizellen zur Befruchtung zur Verfügung.
- Endometriose. Dies ist der Fall, wenn Gewebe, das der Gebärmutterschleimhaut ähnelt, außerhalb der Gebärmutter wächst, was häufig die Funktion und Gesundheit der Eileiter und Eierstöcke beeinträchtigt.
- Uterusmyome. Myome sind gutartige Tumore, die sich in der Gebärmutter entwickeln. Sie betreffen häufig Frauen in ihren 30ern und 40ern. Myome können die Einnistung der befruchteten Eizelle behindern.
- Tubensterilisation oder -entfernung vor dem Eingriff. Die Tubenligatur ist eine Sterilisationsmethode, bei der die Eileiter (oder Föten) dauerhaft blockiert oder durchtrennt werden. Eileiterunterbindung ist erforderlich, wenn Sie schwanger werden möchten. Eine Operation zur Umkehrung der Tubenligatur kann ebenfalls eine Option sein.
- Beeinträchtigte Spermienfunktion oder -produktion. Niedrige Spermienkonzentrationen, schlechte Bewegung (schlechte Mobilität) und abnormale Spermiengrößen erschweren es den Spermien, eine Eizelle zu befruchten. Ein Unfruchtbarkeitsspezialist kann erforderlich sein, um Samenanomalien zu untersuchen.
- Ungeklärte Fruchtbarkeit. Das bedeutet, dass trotz gründlicher Untersuchung keine Ursache für eine Unfruchtbarkeit gefunden wurde.
- Eine genetische Störung. Präimplantationsgentests sind verfügbar, wenn Sie oder Ihr Partner ein hohes Risiko haben, eine genetische Störung an Ihr Kind weiterzugeben. Nach der Ernte und Befruchtung werden die Eier auf genetische Probleme untersucht. Es können jedoch nicht immer alle genetischen Probleme identifiziert werden. Embryonen ohne identifizierte Probleme können in die Gebärmutter übertragen werden.
- Erhaltung der Fruchtbarkeit bei Krebs und anderen Erkrankungen. Sie könnten schwanger sein, wenn Sie im Begriff sind, eine Krebsbehandlung wie Chemotherapie oder Bestrahlung zu beginnen. IVF Zur Erhaltung der Fruchtbarkeit kann möglich sein. Für die spätere Verwendung können Frauen Eier aus ihren Eierstöcken einfrieren. Sie können die Eier auch befruchten und sie als Embryonen zur späteren Verwendung einfrieren.
- Frauen ohne funktionierende Gebärmutter oder mit einem ernsthaften Schwangerschaftsrisiko könnten diese Option in Betracht ziehen, indem sie eine andere Person als Schwangerschaftsträgerin verwenden, um die Schwangerschaft auszutragen. Die Eizellen der Frau werden durch Spermien befruchtet und die Embryonen werden dann in die Gebärmutter der Trägerin eingesetzt.
Risiko einer IVF-Schwangerschaft
Es gibt Risiken bei der IVF, einschließlich:
- Mehrfachgeburten. IVF Mehrlingsgeburten sind wahrscheinlicher, wenn mehr Embryonen in Ihre Gebärmutter übertragen werden. Mehrere Föten können zu einer höheren Rate vorzeitiger Wehen und einem niedrigeren Geburtsgewicht führen als ein einzelner Fötus.
- Niedriges Geburtsgewicht und Frühgeburt Untersuchungen zeigen, dass bei IVF das Risiko, dass das Baby zu früh oder mit niedrigem Geburtsgewicht geboren wird, leicht erhöht ist.
- Ovarielles Überstimulationssyndrom. Bei Anwendung zur Förderung des Eisprungs können injizierbare Fruchtbarkeitsmedikamente wie humanes Choriongonadotropin (HCG) zu einem ovariellen Hyperstimulationssyndrom führen, das Ihre Eierstöcke unangenehm und geschwollen macht.
Die normale Dauer der Symptome, zu denen leichte Magenbeschwerden, Blähungen, Übelkeit, Erbrechen und Durchfall gehören, beträgt eine Woche. Ihre Symptome können jedoch einige Wochen anhalten, wenn Sie schwanger werden. Selten kann sich das ovarielle Überstimulationssyndrom verschlimmern und zu schneller Gewichtszunahme und Kurzatmigkeit führen.
- Fehlgeburt. Frauen, die Sperma-Injektionen verwenden, haben eine höhere Fehlgeburtsrate als diejenigen, die dies nicht tun. Die Rate frischer Embryonen ist vergleichbar mit der natürlich schwangerer Frauen – etwa 15 % bis 25 %, aber sie steigt mit zunehmendem Alter.
- Die Komplikationen der Eizellenentnahme. Die Verwendung eines Absaugwerkzeugs zum Sammeln von Eiern kann zu Blutungen, Infektionen oder Schäden an Blase, Darm oder Blutgefäßen führen. Wenn eine Vollnarkose verwendet wird, gibt es Risiken.
- Eileiterschwangerschaft. Wenn sich die befruchtete Eizelle außerhalb der Gebärmutter einnistet, typischerweise in einem Eileiter, werden 2 % bis 5 % der Frauen, die IVF anwenden, schwanger. Die Schwangerschaft kann nicht fortgesetzt werden, da die befruchtete Eizelle außerhalb der Gebärmutter nicht überleben kann.
- Geburtsfehler. Das Alter der Mutter verursacht am häufigsten Geburtsfehler. Dies gilt unabhängig davon, wie das Kind gezeugt wurde. Es ist wichtig herauszufinden, ob mit Medikamenten gezeugte Babys gefährdet sind. IVF Sie haben möglicherweise ein höheres Risiko für bestimmte Geburtsfehler
- Krebs. Während einige frühere Forschungen einen Zusammenhang zwischen bestimmten Medikamenten zur Förderung der Eizellbildung und der Entstehung einer bestimmten Art von Eierstocktumor zeigten, haben neuere Untersuchungen diese Behauptungen widerlegt. Die Risiken von Brust-, Endometrium-, Gebärmutterhals- oder Eierstockkrebs sind nach IVF nicht signifikant gestiegen.
- Stress. Der IVF-Einsatz kann von den Finanzen, dem Körper und den Emotionen einer Person abhängen. Durch die Höhen und Tiefen der Unfruchtbarkeitsbehandlung kann die Unterstützung von Beratern, Familie und Freunden Ihnen und Ihrem Ehepartner helfen.
Bereiten Sie sich auf IVF vor
Der Erfolg einer iVF-Klinik hängt von vielen Faktoren ab. Zu diesen Faktoren gehören das Alter der Patienten, ihr Gesundheitszustand und die Behandlungsmethoden der Klinik.
Bevor Sie mit einem IVF-Zyklus beginnen, müssen Sie und Ihr Partner möglicherweise Ihre Eizellen und Spermien untersuchen, bevor Sie sie verwenden können.
- Eierstock-Reserve-Test. Ihr Arzt kann in den ersten Tagen die Spiegel des Anti-Müller-Hormons (FSH), des Östradiols und des follikelstimulierenden Hormons (Östrogen) in Ihrem Blut überprüfen. Die Ergebnisse dieser Tests, die oft mit einem Ultraschall der Eierstöcke kombiniert werden, können Ihnen helfen, vorherzusagen, wie sich Fruchtbarkeitsmedikamente auf Ihre Eierstöcke auswirken werden.
- Analyse der Geschlechter. Ihr Arzt wird einen Samentest durchführen, wenn dies nicht Teil Ihrer anfänglichen Fruchtbarkeitsbeurteilung ist. IVF-Behandlungszyklus.
- Screening auf Infektionskrankheiten Sie und Ihr Partner werden sich unterziehen HIV und andere Screenings auf Infektionskrankheiten.
- Ihr Arzt führt möglicherweise einen Schein-Embryonentransfer durch, um die Tiefe Ihrer Gebärmutterhöhlen zu beurteilen und die beste Technik zum Einsetzen von Embryonen in Ihre Gebärmutter zu bestimmen.
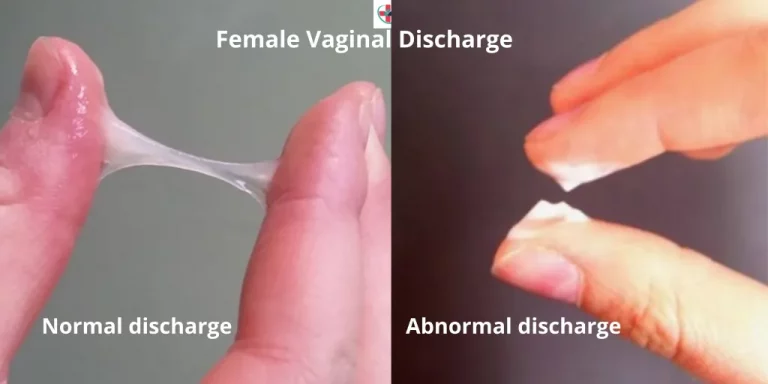
- Uterusuntersuchung. Bevor Sie mit der IVF beginnen, wird Ihr Arzt Ihre Gebärmutterschleimhaut untersuchen. Dies kann ein Sonohysterogramm beinhalten, bei dem Flüssigkeit durch den Gebärmutterhals in Ihre Gebärmutter eingebracht wird, und einen Ultraschall, um Bilder Ihrer Gebärmutterhöhle zu erhalten. Eine weitere Option ist eine Hysteroskopie, bei der ein dünnes, flexibles, beleuchtetes Teleskop (Hysteroskop) über Ihren Gebärmutterhals und Ihre Vagina in Ihre Gebärmutter eingeführt wird.
Die nächsten Schritte
IVF umfasst mehrere Schritte: Stimulation der Eierstöcke und Entnahme von Eizellen, Entnahme von Spermien, Befruchtung und Embryotransfer. Es könnte zwei dauern drei Wochen, um einen IVF-Zyklus abzuschließen. Es ist möglich, viele Zyklen zu erleben.
Auslösung des Eisprungs
Die Stimulation der Eierstöcke ist die erste Phase der IVF, gefolgt von der Eizellen- und Samengewinnung, der Befruchtung und dem Embryotransfer. IVF-Zyklen können zwei bis drei Wochen dauern. Eventuell muss der Zyklus wiederholt werden.
Viele Medikamente können verwendet werden.
- Medikamente zur Stimulation der Eierstöcke. Möglicherweise erhalten Sie ein injizierbares Medikament, das ein luteinisierendes oder follikelstimulierendes Hormon (LH) oder beides enthält. Diese Medikamente können mehrere Eizellen gleichzeitig zur Entwicklung anregen.
- Medikamente zur Eizellreifung. Sie müssen humanes Choriongonadotropin (HCG) oder andere Medikamente einnehmen, um die Reifung der Eier zu unterstützen.
- Vorzeitigen Eisprung verhindern. Diese Medikamente hindern Ihren Körper daran, Eizellen zu früh freizusetzen.
- Vorbereitungen für die Implantation.
Ihr Arzt wird Ihnen bei der Entscheidung helfen, welche Medikamente Sie wann einnehmen sollen.
Normalerweise müssen Sie Ihre Eizellen ein bis zwei Wochen lang ovariell stimulieren, bevor sie zur Entnahme bereit sind. Möglicherweise müssen Sie Folgendes haben:
- Mit vaginalem Ultraschall und einem bildgebenden Test Ihrer Eierstöcke können Sie verfolgen, wie Ihre Follikel sind – die mit Flüssigkeit gefüllten Eierstöcke, in denen Eier wachsen.
- Blutuntersuchung um Ihre Reaktion auf das Medikament zur Stimulation der Eierstöcke zu messen – Typischerweise sind die Progesteronspiegel bis zum Eisprung niedrig, aber die Östrogenspiegel steigen, wenn die Follikel wachsen.
Aus einem der folgenden Gründe müssen IVF-Zyklen möglicherweise vor der Eizellentnahme abgebrochen werden:
- Es entwickelt sich eine unzureichende Anzahl von Follikeln
- Vorzeitiger Eisprung
- Eine Überentwicklung der Follikel kann zu einem ovariellen Überstimulationssyndrom führen.
- Andere medizinische Probleme
Wenn Ihr Zyklus unterbrochen wird, kann Ihr Arzt Ihnen raten, Ihre Medikation oder Dosierung anzupassen, um das Ergebnis nachfolgender IVF-Zyklen zu verbessern. Sie könnten auch darüber informiert werden, dass Sie eine Eizellspenderin benötigen.
Eierbeschaffung
Sie können Ihre Eizellentnahme in der Klinik Ihres Arztes zwischen 34 und 36 Stunden nach der letzten Injektion durchführen lassen.
- Während der Eizellentnahme werden Sie eingeschläfert und erhalten Schmerzmittel.
- Die häufigste Methode zur Gewinnung von Follikeln ist die transvaginale Ultraschallaspiration. Eine Ultraschallsonde wird in die Vagina eingeführt, um die Follikel zu lokalisieren. Ein Ultraschallführer führt eine dünne Nadel in die Vagina ein, um die Follikel zu erreichen und die Eier zu entnehmen.
- Ein abdominaler Ultraschall kann die Nadel führen, wenn Ihre Eierstöcke für transvaginalen Ultraschall nicht zugänglich sind.
- Das Ei wird mit einer Nadel, die an einem Sauggerät befestigt ist, aus den Follikeln entfernt. In etwa 20 Minuten können mehrere Eier herausgenommen werden.
- Nach der Eizellentnahme können Sie Völlegefühl, Druck oder Krämpfe verspüren.
- Reife Eier können in einem essbaren Medium (Kulturmedium) inkubiert werden. Um Embryonen zu erzeugen, werden gesunde und reife Eizellen mit Sperma vermischt. Nicht alle Eizellen werden befruchtet.
Ablauf der Spermiengewinnung
Eine Probe des Spermas Ihres Partners muss am Tag der Eizellentnahme Ihrem Arzt oder Ihrer Klinik vorgelegt werden. Die häufigste Methode zur Entnahme der Samenprobe eines Partners ist die Selbstbefriedigung. Manchmal sind andere Methoden erforderlich, wie z. B. Hodenaspiration (mit einer Nadel, um Spermien aus dem Hoden zu extrahieren) oder Hodendissektion. Sie können auch Spendersamen verwenden. Im Labor können Spermien von der Samenflüssigkeit getrennt werden.
Befruchtung
Sie können die Befruchtung mit zwei gängigen Techniken versuchen:
- Konventionelle Befruchtung. Gesundes Sperma und reife Eizellen werden bei der traditionellen Befruchtung kombiniert und dann über Nacht inkubiert.
- Intrazytoplasmatische Spermieninjektion (ICSI). Während der ICSI wird jeder reifen Eizelle sofort ein gesundes Spermium injiziert. ICSI wird normalerweise verwendet, wenn es ein Problem mit der Menge oder Qualität des Samens gibt oder wenn die Befruchtungsversuche früherer IVF-Zyklen erfolglos waren.
Ihr Arzt empfiehlt möglicherweise ein anderes Verfahren, bevor Sie einen Embryotransfer durchführen.
- Assistiertes Schlüpfen. Etwa fünf bis sechs Tage nach der Empfängnis „schlüpft“ ein Embryo aus seiner umgebenden Membran (Zona pellucida), wodurch er sich in die Gebärmutterschleimhaut einnisten kann. Angenommen, Sie sind eine ältere Frau oder haben IVF schon einmal erfolglos versucht. In diesem Fall könnte Ihr Arzt assistiertes Schlüpfen vorschlagen, ein Verfahren, bei dem kurz vor dem Transfer ein Loch in die Zona pellucida gemacht wird, um das Schlüpfen und Einnisten des Embryos zu unterstützen. Bei bereits eingefrorenen Eizellen oder Embryonen kann Assisted Hatching die Zona pellucida verhärten, was vorteilhaft ist.
- Präimplantationsgentest. Embryonen können in Inkubatoren weiter wachsen, bis sie das Stadium erreichen, in dem eine kleine Menge DNA entnommen und auf genetische Krankheiten oder die richtige Anzahl von Chromosomen getestet werden kann. Dies geschieht in der Regel nach etwa fünf bis sechs Tagen. Sie können Embryonen von einer Mutter ohne betroffene Gene oder Chromosomen in ihre Gebärmutter übertragen. Präimplantationsgentests können die Wahrscheinlichkeit verringern, dass ein Elternteil eine genetische Störung hat, aber sie können das Risiko nicht ausschließen. Eine vorgeburtliche Untersuchung ist weiterhin möglich.
Übertragung von Embryonen
Der Embryotransfer kann in der Klinik Ihres Arztes durchgeführt werden. Normalerweise dauert es zwischen zwei und fünf Tagen nach der Eizellentnahme.
- Möglicherweise wird Ihnen ein leichtes Beruhigungsmittel verabreicht. Obwohl das Verfahren schmerzlos ist, können leichte Krämpfe auftreten.
- Ein Katheter ist ein dünner, flexibler Schlauch, den ein Arzt in Ihre Vagina einführen kann. Es wird auch durch Ihren Gebärmutterhals und in die Gebärmutter gelangen.
- Am Ende des Katheters ist eine Spritze angebracht, die einen oder mehrere Embryonen in kleinen Flüssigkeitsmengen enthält.
- Der Arzt setzt die Embryonen oder Embryonen mit einer Spritze ein.
Nach dem Eingriff
Nach dem Embryotransfer können Sie Ihren gewohnten Tagesablauf wieder aufnehmen.
Einige Nebenwirkungen sind:
- Kurz nach dem Eingriff kann eine kleine Menge klarer oder blutiger Flüssigkeit austreten. Dies liegt an dem Abstrich, der vor dem Embryotransfer durchgeführt wird.
- Hohe Östrogenspiegel können Brustspannen verursachen.
- Mildes Aufblähen
- Leichte Krämpfe
- Verstopfung
Wenden Sie sich an Ihren Arzt, wenn Sie nach dem Embryotransfer starke oder mäßige Schmerzen verspüren. Ihr Arzt wird Sie auf mögliche Komplikationen wie Infektionen, Verdrehungen der Eierstöcke (Überstimulation der Eierstöcke) und schweres Torsionssyndrom der Eierstöcke untersuchen.
Die Ergebnisse
Ihr Arzt wird Ihnen etwa 12 bis 2 Wochen nach der Eizellentnahme eine Blutprobe entnehmen und auf Schwangerschaft testen.
- Wenn Sie schwanger sind, wird Ihr Arzt Sie zur Schwangerschaftsvorsorge an einen Geburtshelfer überweisen.
- Wenn Sie nicht schwanger sind, Sie werden in der Lage sein, die Einnahme von Progesteron zu beenden, und Sie werden wahrscheinlich Ihre Periode in einer Woche haben. Wenden Sie sich an Ihren Arzt, wenn Sie Ihre Periode nicht bekommen oder ungewöhnliche Blutungen haben. Ihr Arzt kann Ihnen Möglichkeiten vorschlagen, Ihre Chancen auf eine Schwangerschaft zu erhöhen, indem Sie einen zusätzlichen In-vitro-Fertilisationszyklus (IVF) versuchen.
Nach der Anwendung von IVF sind die Chancen auf ein gesundes Baby hoch. Mehrere Faktoren beeinflussen das Ergebnis, darunter:
- Alter der Mutter: Ihre Chancen, schwanger zu werden und mit Ihren Eizellen ein gesundes Baby zur Welt zu bringen, sind umso höher, je jünger Sie sind. Spendereizellen werden für Frauen ab 41 Jahren empfohlen.
- Zustand des Embryos. Im Vergleich zu weniger entwickelten Embryotransfers sind weiter entwickelte Transfers mit höheren Schwangerschaftsraten (Tag zwei oder drei) verbunden. Nicht alle Embryonen schaffen es jedoch durch die Wachstumsphase. Sprechen Sie mit Ihrem Arzt oder einem anderen medizinischen Experten über Ihre spezielle Situation.
- Fortpflanzungsgeschichte. Frauen, die bereits entbunden haben, haben eine höhere Erfolgswahrscheinlichkeit bei IVF als Frauen, die noch nie entbunden haben. Frauen, die IVF mehr als einmal angewendet haben, aber erfolglos schwanger wurden, haben niedrigere Erfolgsprozentsätze.
- Unfruchtbarkeit wird verursacht durch. Die Wahrscheinlichkeit, mit IVF schwanger zu werden, verbessert sich, wenn Ihre Eizellproduktion normal ist. Weniger wahrscheinlich als Frauen mit ungeklärter Unfruchtbarkeit sind Frauen mit schwerer Endometriose mit IVF erfolgreich bei der Empfängnis eines Kindes.
- Lebensstilfaktoren. Bei Rauchern werden während der IVF häufig weniger Eizellen entfernt und es kommt häufiger zu Fehlgeburten. Rauchen kann die Wahrscheinlichkeit einer Frau, einen erfolgreichen IVF-Zyklus zu haben, um 50 % verringern. Fettleibigkeit kann es für Sie schwieriger machen, schwanger zu werden und zu gebären. Alkohol, illegale Substanzen, übermäßiger Kaffee und einige Rezepte können alle gefährlich sein.
Besprechen Sie mit Ihrem Arzt alle Faktoren, die Ihre Chancen auf eine erfolgreiche Schwangerschaft beeinflussen könnten.
FAQ
Bevor Sie mit einem IVF-Zyklus beginnen, sollten Sie wichtige Fragen berücksichtigen, darunter:
Normalerweise hängt die Anzahl der übertragenen Embryonen davon ab, wie alt Sie sind und wie viele Eizellen entnommen wurden. Die Einnistungsrate ist bei älteren Frauen geringer, sodass normalerweise mehr Embryonen übertragen werden, außer wenn die Spendereizelle oder genetisch getestete Embryonen verwendet werden.
Um Mehrlingsschwangerschaften höherer Ordnung zu verhindern, befolgen die meisten Ärzte strenge Richtlinien. Einige Länder haben Beschränkungen hinsichtlich der Anzahl der Embryonen, die übertragen werden dürfen. Bevor Sie dem Transfer von Embryonen zustimmen, vergewissern Sie sich, dass Sie und Ihr Arzt auf derselben Seite sind.
Sie können Embryonen einfrieren und für eine spätere Verwendung aufbewahren. Die meisten Embryonen überleben jedoch das Einfrieren und Auftauen, aber nicht alle.
Zukünftige IVF-Runden können weniger teuer und aufdringlich sein, wenn gefrorene Embryonen verwendet werden. Alternativ können Sie zusätzliche eingefrorene Embryonen einem Forschungszentrum oder einem anderen Paar geben. Sie können sich auch dafür entscheiden, überschüssige Embryonen wegzuwerfen.
IVF kann zu Mehrlingsschwangerschaften führen, was gesundheitliche Bedenken für Sie und Ihre ungeborenen Kinder mit sich bringt, wenn mehr als ein Embryo in Ihre Gebärmutter implantiert wird. Die fetale Reduktion kann in einigen Situationen verwendet werden, um einer Mutter dabei zu helfen, weniger Kinder mit weniger Gesundheitsrisiken zur Welt zu bringen. Das Streben nach einer fetalen Reposition ist jedoch eine wichtige Entscheidung mit moralischen, psychologischen und emotionalen Auswirkungen.
Ein erfahrener Berater, der in Spenderfragen geschult ist, kann Ihnen helfen, Ihre Bedenken zu verstehen. Ein Anwalt kann aufgefordert werden, Gerichtsakten einzureichen, um rechtmäßige Eltern eines implantierten Embryos zu werden.
Die in diesem Blog bereitgestellten Informationen dienen ausschließlich Bildungszwecken und sollten nicht als medizinischer Rat betrachtet werden. Es ist nicht dazu gedacht, eine professionelle medizinische Beratung, Diagnose oder Behandlung zu ersetzen. Konsultieren Sie immer einen qualifizierten Gesundheitsdienstleister, bevor Sie Entscheidungen bezüglich Ihrer Gesundheit treffen. Weiterlesen